Diagnóstico
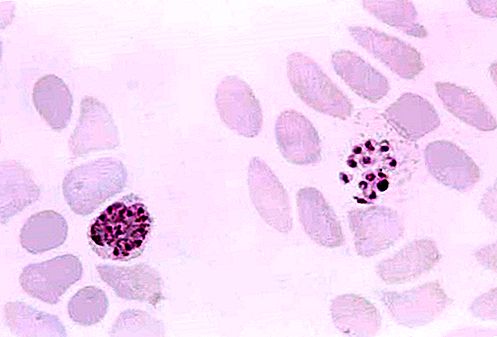
Se o diagnóstico se basear apenas nos sintomas clínicos, a malária pode ser facilmente confundida com qualquer uma de várias outras doenças. Por exemplo, um baço aumentado também pode às vezes ser causado por outras infecções tropicais menos prevalentes, como esquistossomose, kala-azar (um tipo de leishmaniose) e febre tifóide. Por esse motivo, o método mais confiável de diagnóstico é um teste de laboratório no qual um técnico treinado é capaz de distinguir entre as quatro espécies de parasitas quando uma mancha de sangue da pessoa infectada é examinada ao microscópio. O método tem desvantagens, no entanto. Por exemplo, o teste é demorado, pode falhar na detecção de casos em que há muito poucos parasitas e depende de um laboratório e uma equipe qualificada. Portanto, os sintomas continuarão sendo uma pista importante na detecção da malária, especialmente para pessoas que vivem em áreas rurais que não possuem instalações sofisticadas de laboratório, mas também para viajantes internacionais. A maioria dos viajantes não desenvolve sintomas até voltar para casa em países onde a malária pode não ser endêmica. Isso torna vital que eles próprios reconheçam os possíveis sinais precoces de infecção e avise seus médicos onde estiveram. Caso contrário, sua doença pode ser descartada como gripe, com conseqüências potencialmente fatais. Em alguns casos, a malária pode matar em poucas horas.
Tratamento
Um tratamento eficaz para a malária era conhecido muito antes de a causa da doença ser entendida: a casca da árvore cinchona, cujo princípio mais ativo, o quinino, era usado para aliviar a febre da malária desde o século XVII. O quinino é extraído de cinchona cultivadas desde o início do século XIX. Apesar de vários efeitos colaterais, como zumbido (zumbido nos ouvidos), visão turva e, menos comumente, distúrbios sanguíneos e várias reações alérgicas, ele ainda é usado, especialmente para malária grave e nos casos em que os parasitas são resistentes a outros medicamentos mais novos. Os principais desses novos medicamentos são a cloroquina, uma combinação de pirimetamina e sulfadoxina, mefloquina, primaquina e artemisinina - este último derivado do Artemisia annua, um tipo de absinto cujas folhas secas são usadas contra a febre da malária desde os tempos antigos na China. Todas essas drogas destroem os parasitas da malária enquanto eles vivem nos glóbulos vermelhos. Para o tratamento da malária cerebral ou maligna, o medicamento antimalárico deve ser administrado por via intravenosa sem demora e são tomadas medidas para restaurar o nível de glóbulos vermelhos, corrigir a perturbação grave dos fluidos e eletrólitos do corpo e eliminar a uréia que acumula no sangue quando os rins falham.

Nas décadas iniciais de uso, a cloroquina e os medicamentos relacionados poderiam aliviar os sintomas de um ataque que já havia começado, impedir completamente os ataques e até mesmo eliminar completamente a infecção plasmodial. No final do século 20, no entanto, algumas cepas de P. vivax, bem como a maioria das cepas de P. falciparum, haviam se tornado resistentes aos medicamentos, tornando-se assim ineficazes. Como resultado, a incidência da malária começou a aumentar após um declínio constante durante décadas. Na segunda década do século XXI, surgiram evidências de P. falciparum resistente à artemisinina no sudeste da Ásia, uma região do mundo que anteriormente havia sido o local de origem para o desenvolvimento de outras cepas do parasita resistentes a antimaláricos. A resistência à artemisinina foi uma fonte de grande preocupação, devido ao papel significativo que as terapias combinadas à base de artemisinina passaram a servir na luta global contra a malária.
Em 2008, os cientistas relataram a descoberta de um grupo de proteínas sintetizadas pelo Plasmodium que mediam a capacidade do parasita de tornar os glóbulos vermelhos humanos "grudentos". A viscosidade faz com que as células humanas infectadas adiram às paredes dos vasos sanguíneos, permitindo que o parasita evite o transporte para o baço e, portanto, a destruição pelo sistema imunológico do hospedeiro. Os cientistas descobriram que o bloqueio da síntese de uma das proteínas envolvidas na mediação desse processo de adesão torna o parasita suscetível à eliminação pelo sistema imunológico do hospedeiro. Essas proteínas de adesão representam possíveis alvos para o desenvolvimento de novos fármacos antimaláricos.
Imunidade natural
Ao contrário de algumas doenças infecciosas, a infecção com malária induz o corpo humano a desenvolver imunidade muito lentamente. Crianças desprotegidas em países tropicais adquirem imunidade suficiente para suprimir ataques clínicos somente após muitos meses ou alguns anos de exposição constante a parasitas de Plasmodium por mosquitos famintos. Mesmo assim, a imunidade é eficaz apenas contra o parasita específico ao qual a criança foi exposta, e a imunidade diminui após vários meses se a criança for removida da exposição constante. Um grupo interessante que mostra resistência incomum à malária são portadores de um gene para a característica das células falciformes (ver anemia falciforme). A infecção dos glóbulos vermelhos induz o efeito falciforme e as células são destruídas junto com os parasitas.